子宮がん検診
子宮がんは、子宮の内側を覆う上皮細胞から発生するがんで、女性性器がんの中で、最も多いものです。子宮がんは、子宮の入り口付近の子宮頸部にできる「子宮頸がん」と、子宮の奥の体部粘膜にできる「子宮体がん」の2種類に分類されます。日本人の場合、今までは子宮頸がんが圧倒的に多く、子宮がんの約80%を占めていました。しかし、最近では、欧米諸国に多い子宮体がんが日本でも次第に増えており、子宮がん全体の30~40%を占めるようになってきました。この2種類の子宮がんは、原因も療法も異なるため、別のがんとして扱います。
子宮頸がんとその検査
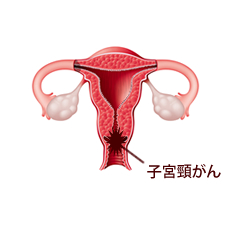
子宮頸がんとは
子宮頸がんは、HPV(ヒトパピローマウイルス)に感染することによって引き起こされます。HPVは、皮膚・粘膜の接触で伝搬するため、セックスの経験がある人なら誰でも感染する可能性がある、ありふれたウイルスです。女性の約8割が、50歳までに感染するといわれています。HPVに感染していても、多くの人は自覚症状もなく、自然の免疫力でウイルスを追い出すことができます。HPVには100種類以上の型があり、そのうち16型や18型など、特定の型のみが子宮頸がんへと進んでいきます。
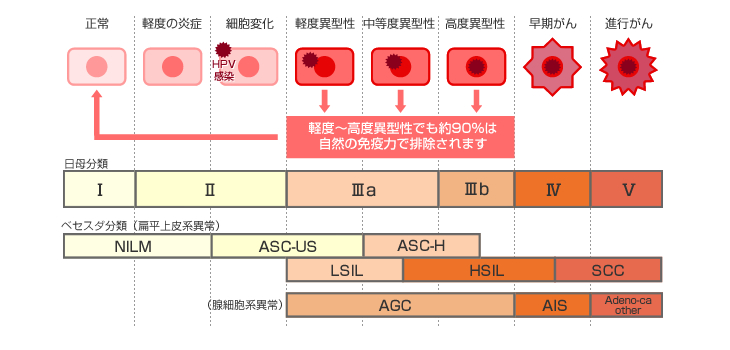
子宮頸がんの予防について

子宮頸がんの検査
子宮頸がん検査とは、がん細胞やがんになりそうな細胞が存在していないかどうかを顕微鏡で調べる検査です。
当クリニックでは、新しい細胞診検査「LBC法(Liquid Based Cytology)」を実施しています。
LBC法は、子宮頸がんの検査のために、柔らかい専用ブラシで取った細胞を無駄なく集めて採取保存する方法です。
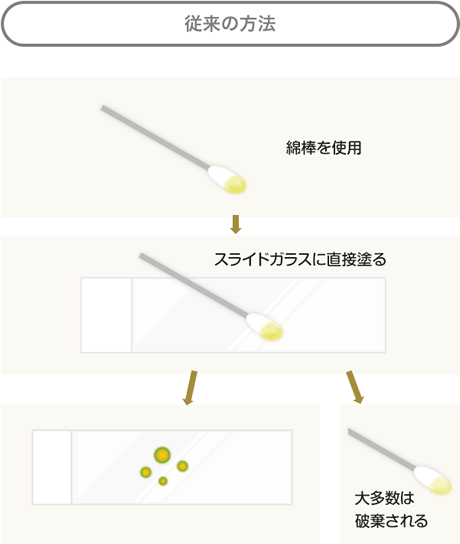
従来の細胞診
従来の細胞診は、ブラシや綿棒などを用いて細胞をぬぐい取り、それをスライドガラスに直接塗って行われていました。
この方法では、細胞の「採り方」や「採る量」によってばらつきがあったり、スライドガラスに細胞を塗る際に均一に塗りつけることができず、残った細胞はそのまま捨てられてしまうリスクがあります。
また、綿棒を使用する場合は、それ自体の吸水性が高いため、細胞が綿棒に残ってしまい、観察されないままになることもあります。
さらに、この検査では、子宮頸がんの原因となるHPVウイルスの有無を調べるHPV検査を追加することができませんでした。
当クリニックの検査方法:LBC法(液状化細胞診)
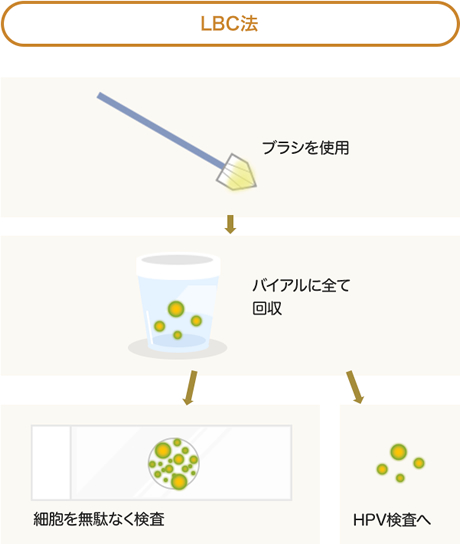
新しいLBC法では、細胞の採取に専用ブラシを使用します。
専用ブラシで採取した細胞は、直接スライドに細胞を塗る従来の方法とは異なり、細胞保存液が入った専用容器にブラシの先端も一緒にまるごと保存し、全ての細胞が入った容器をそのまま検査に提出して顕微鏡による診断を行います。
この方法は採取された細胞を無駄にすることなく、診断に必要な細胞をスライドガラスに塗ることができ、細胞採取やスライドガラスへの塗り方のばらつきも無くなり、検体作成が標準化すると言われています。
また、LBC法は不適正標本を少なくすることや、再検査がほとんどなくなることによって、女性の体への負担や精神的不安を軽減することが期待されます。
また、異常な細胞の検出率も高いため、従来法より精密度が高く信頼のある検査法といえます。
また、LBC法検査の結果によってHPV検査を行う場合でも、保存された細胞でHPV検査を行うことができ、再度、細胞を採取する必要はありません。また、検査でASCS-US値が検出された場合は、HPV検査も保険適応で可能です。
当クリニックでは、LBC検査と同時にHPV検査も受けられることをおすすめします。
神戸市子宮頸がん検診受診対象者
本年度(4月1日〜3月31日)に20歳以上の偶数歳の誕生日を迎える女性(2年度に1回)は、1700円で子宮頸がん検査を受診できます。(ただし、神戸市に住民票がある方のみ)。
該当する方は、ぜひ新しい方法による子宮頸がん検診を受診することをおすすめします。
※平成29年4月から神戸市子宮頸がん検診も液状処理細胞診が導入されました。
詳しくは神戸市のホームページをご確認下さい
神戸市 子宮頸がん検診について

HPV検査
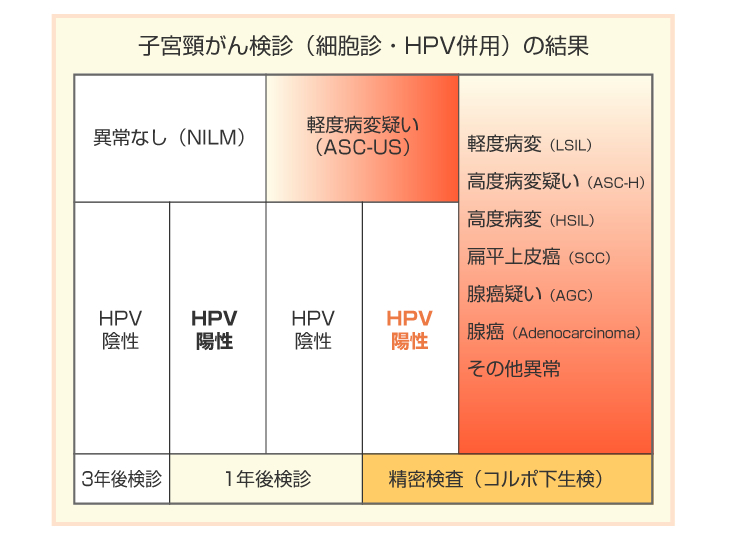
子宮頸部の細胞を綿棒などでこすって細胞を採取する検査で、スクリーニング検査とタイピング検査の2種類があります。細胞診だけによる子宮頸がん検査は、正確性に欠ける部分があります。細胞診で異常がなくても、HPV検査によって子宮頸がんの原因となるHPVウイルスが発見されることもありますので、当クリニックではより子宮頸がん検査の精度をあげるため、細胞診とHPV検査の併用検査をおすすめしています(下図参照)。細胞診とHPV検査は同時に行うことができるため、余計な検査時間はかかりません。検査によってHPVウイルスが発見されても、その約9割が2年で消失するため、すぐに治療が必要ということはありません。ただ、HPVウイルスが持続感染している場合は、がんになる前の異形成の状態などが疑われますので、早期予防のためにも1~2年ごとを目安として定期的に受けておきたい検査です。
スクリーニング検査
100種類以上あるHPV型の中から、特に子宮頸がんに進行しやすい高リスク型のHPVの感染の有無を判定します。検査結果は4~5日と短期間で得ることができます。
| 費用 | 4,000円(保険外) |
|---|
当院では第三世代のHPV検査とよばれるアプティマHPV検査を実施しております。HPVの持続感染や活動性を示すと報告されています。
タイピング検査
HPVの感染の有無だけでなく、その型を特定し(16・18・31・33・35・39・45・51・52・56・58・59・67・68型)、より精度の高い判定を行います。検査結果は2週間とやや長くかかります。
| 費用 | 10,000円(保険外) |
|---|
LBCとHPV検査の結果について
LBC検査のみで陰性だった場合
子宮頸がんの心配はありません。今後も定期的に検診を受けましょう
HPV検査を併用し、共に陰性の場合
子宮頸がんの心配はありません。原因となるHPVの感染もありませんので、今のところ子宮頸がんの心配は全くありません。今後も定期的な検診は受けるようにしましょう。
HPV検査を併用し、HPV検査のみ陽性の場合
子宮頸がんではありませんが、原因菌が検出されたためフォローアップが必要です。半年〜1年後にLBCとHPV検査の両方を受けるようにしましょう。
HPV検査の意義
※HPV( - :陰性)将来の保証
※HPV( + :陽性)将来の予測
HPVに感染していても、多くの人は自覚症状もなく、自然の免疫力でウイルスを消失させることができますので、感染=「子宮頸がん」ではありません。ただ、HPVに長期感染しているかどうかを調べることで、前がん病変である異型成を発見することができますので、子宮頸がんの早期発見につながります。

より子宮頸がん検査の精度をあげるため、当クリニックでは細胞診とHPV検査の併用検査をお勧めしております。細胞診とHPVは同時に検査が可能なため、検査時間が長くなることもありません。ぜひ併用検査で、より確実な診断を。

子宮体がんとその検査
子宮体がんとは
子宮体がんは、そのほとんどが卵巣から分泌される卵胞ホルモンの作用をうけて月経をおこす「子宮内膜」から発生するため、子宮内膜がんとも呼ばれています。
卵胞ホルモンの値が高い方は、子宮内膜増殖症という前段階を経て子宮体がんにかかることがあります。出産したことがない、肥満、生理不順、卵胞ホルモン製剤だけのホルモン療法を受けている方などがこれにあたります。
一方、卵胞ホルモンの刺激と関連なく生じる子宮体がんもあります。このタイプはがん関連遺伝子の異常に伴って発生するとされ、比較的高齢者に多くみられます。そのほかにも高血圧、糖尿病、近親者に乳がん・大腸がんを患った方がいることなども危険因子として知られています。
子宮体がんの場合、最も多く見られる症状が不正出血です。閉経後あるいは更年期での不正出血がある時は、特に注意が必要です。最近では食生活の変化などにより、若い人にも多く発症するようになってきましたので、ポリープなど、外から見える症状が無いのに不正出血が続く場合は、自己診断は避け、必ず子宮がん検診を受けるようにしてください。

子宮体がんの検査
細胞診検査
子宮頸がんの検診と同様、子宮の内部に器具を挿入して細胞を採取し、検査します。疑わしいところがあれば、さらに組織を採取して診断を行います。細胞診の正誤率は30%であるため、検査は3回を目安に行います。出血中はより検査がしやすいため、出血しているからとためらわず、検査を受けるようにしてください。
子宮内膜組織診
子宮体がん検診の細胞診で疑陽性または陽性が認められた場合に行う検査です。子宮鏡によって子宮頸管内から子宮腔内を観察し、病巣の有無を確認します。
葉酸の必要性
葉酸は摂取量が少ないと、後に子宮頸がんになりうる「子宮頚部異形成」になるリスクが高くなるといわれています。当クリニックでは子宮がん検診で異常値がでた方に葉酸を補えるサプリメントである「葉酸&オメガ-3」を紹介しております。





子宮頸がんを予防するには、HPVワクチンを接種することによって子宮頸がんの原因であるHPV感染を防ぐ一次予防と、定期的ながん検診でがんの早期発見をすることによる二次予防が重要になります。
当院ではそのHPVワクチン接種のよる一次予防と、子宮がん検診による二次予防の両方をすることができます。
HPVワクチン定期接種対象者であれば、国からの助成により無料で接種を受けることができます。
HPVワクチンについてはこちらのページをご確認下さい
HPVワクチン(子宮頸がん予防ワクチン)